Parodontalchirurgie
- Die ästhetische Parodontalchirurgie
widmet sich der Korrektur unästhetischer Veränderungen der Mundschleimhaut. Hierzu zählen Gingivarezessionen ( freiliegende Zahnhälse ) häufig assoziiert mit nichtkariösen zervikalen Läsionen und/oder Wurzelkaries sowie andererseits Probleme beim passiven Zahndurchbruch. Auch die Augmentation ( der Aufbau ) der Zahnfleischdicke und -höhe um Implantate und Zahnersatz sowie die Weichgewebsaugmentation am zahnlosen Kiefer fallen in das Gebiet der ästhetischen Parodontalchirurgie.
- Die chirurgische Parodontitistherapie
Periodontitis marginalis Profunda= vom Zahnfleischrand ausgehend, profund in die Tiefe gehend :
Mangelhafte Zahnpflege, Stress, funktionelle Störungen des Kauorgans und Vererbung sind mögliche Ursachen, die zu einer Schädigung des Zahnhalteapparates (=Parodont) führen können. Ist diese so weit fortgeschritten, dass konventionelle Maßnahmen und professionelle Zahnreinigung keinen Erfolg mehr bringen, ist die chirurgische Behandlung indiziert. Von tiefen Zahnfleischtaschen bis zur generalisierten Parodontose ,von resektiver und augmentativer Parodontalchirurgie bis zum Parodontalen Debridement.
Die regenerative Parodontalchirurgie bietet die Möglichkeit, verlorengegangenen Zahnbettknochen durch Auffüllung mit geeigneten Knochenersatzmaterialien zu ersetzen (Augmentation). Zähne, die bereits durch Knochenabbau infolge Parodontitis gelockert sind, können je nach Ausgangsbefund längerfristig erhalten werden.
Erste Symptome sind Zahnfleischbluten, nicht genau lokalisierbarer Schmerz, Schwellungen, schlechter Geschmack, Mundgeruch. Bei fortschreitendem Verlauf folgen Knochenabbau, Zahnlockerung und -verlust.
Grundsätzlich ist es das Ziel jeder Parodontitis-Therapie, die Bakterien in einer Zahnfleischtasche zu beseitigen und die Wurzeloberflächen zu säubern und zu glätten. Zahnstein, der sich unter der Gingiva befindet (=Konkremente) wird schonend entfernt. Die Taschentiefe entscheidet darüber, ob konventionell oder chirurgisch gearbeitet werden muss.
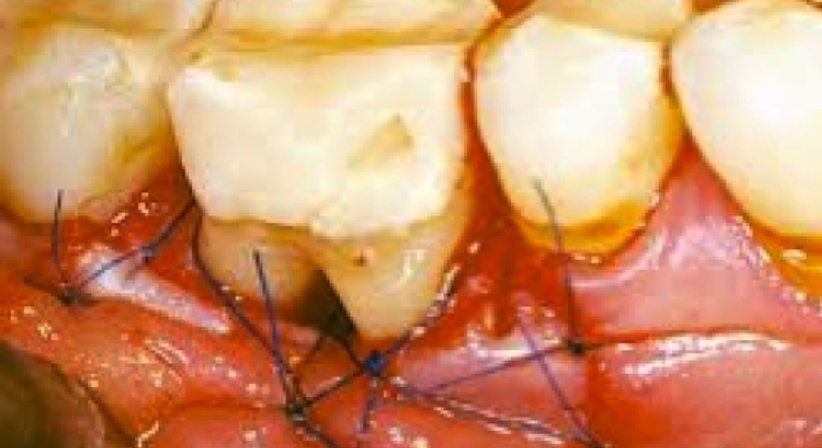
Ab 6 mm Tiefe werden die Wurzeloberflächen in Lokalanästhesie unter Sicht gereinigt und die Taschen gesäubert. Hierzu wird die Gingiva vom Zahn getrennt und später wieder angenäht = Parodontales Debridement .
Eine fortgeschrittene Parodontalerkrankung führt zu Knochendefekten am Zahn, die diesen schwächen und im weiteren Verlauf zu seinem Verlust führen. Man unterscheidet horizontalen Knochenabbau von vertikalen Defekten. Je nach anatomischer Form des Defektes (ein-, zwei-, oder dreiwandiger Defekt), kann der fehlende Knochen mehr oder weniger einfach ersetzt werden. Hierzu eignet sich Eigenknochen oder Knochenersatzmaterialien .
Eine fortgeschrittene Parodontalerkrankung führt zu Knochendefekten am Zahn, die diesen schwächen und im weiteren Verlauf zu seinem Verlust führen.Während der Parodontaltherapie wird der Defekt gesäubert und das Material eingebracht. Der Zahn wird so stabilisiert und das Zahnfleisch kann sich wieder anlagern (=Reattachement). Der ehemalige Defektbereich wird wieder reinigungsfähig, der Zahn kann erhalten werden.

