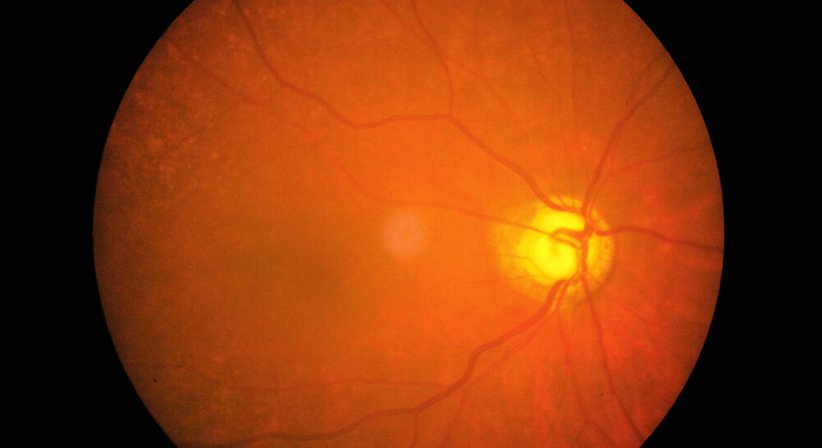
Diabetische Retinopathie
Die Diabetische Retinopathie ist eine Komplikation der Blutzuckererkrankung (Diabetes mellitus), welche die Augen betrifft. Es wird durch Schäden an den Blutgefäßen der Netzhaut verursacht.
Anfänglich verursacht die diabetische Retinopathie keine Symptome oder nur leichte Sehprobleme. Unbehandelt und falls der Blutzucker nicht richtig eingestellt ist, kann es jedoch zur Blindheit führen.
Diese Erkrankung kann in beiden Diabetsformen: Typ 1 und Typ 2 Diabetes auftreten. Je länger Sie Diabetes haben und je schlechter Ihr Blutzucker kontrolliert ist, desto wahrscheinlicher ist es, dass Sie diese Augenerkrankung entwickeln.
Symptome
Ursprünglich bzw. bei einem gut eingestellten Diabetes, hat man keine Symptome. Falls jedoch eine diabetische Retinopathie entsteht, sind folgende Zeichen oft anzutreffen:
- Punkte oder dunkle Flecken, die in Ihrem Gesichtsfeld „schwimmen“ (Floater)
- Verschwommenes Sehen
- Fluktuierende Sicht
- Beeinträchtigtes Farbsehen
- Dunkle oder leere Bereiche im Gesichtsfeld
- Verlust der Sehkraft
Die diabetische Retinopathie wirkt sich meist auf beide Augen aus.
Wann sollten Sie einen Arzt aufsuchen
Ein sorgfältiges Management Ihres Diabetes, ist die beste Art, einen Sehverlust zu verhindern. Falls Sie Diabetes haben, sollten Sie Ihren Augenarzt jährlich für eine Augenuntersuchung mit Pupillenerweiterung besuchen – auch wenn Ihre Sehkraft noch in Ordnung ist.
Während der Schwangerschaft kann sich die Diabetische Retinopathie verschlechtern oder neu auftreten. Somit wird Ihr Arzt zusätzliche Augenuntersuchungen während Ihrer Schwangerschaft empfehlen.
Wenden Sie sich sofort an Ihren Augenarzt, falls sich Ihre Sehkraft plötzlich verändert oder Sie verschwommen, fleckig oder verschwommen sehen.
Ursachen für die Diabetische Retinopathie
Im Laufe der Zeit kann zu viel Zucker im Blut zur Verstopfung der Blutgefäße, die die Netzhaut versorgen, führen. Das Verursacht an gewissen Stellen der Netzhaut eine Unterversorgung mit Sauerstoff. Als Antwort auf diesen Sauerstoffmangel bilden sich in der Netzhaut neue Gefässe. (Neovaskularisation).
Diese Gefässe sind jedoch von schlechter Qualität und verursachen Blutungen und Flüssigkeitsansammlungen in der Netzhaut, was wiederum zu einer Sehverschlechterung führt.
Es gibt zwei Arten der diabetischen Retinopathie
Frühe diabetische Retinopathie
In dieser, häufigeren Form – die sogenannte nonproliferative diabetische Retinopathie (NPDR) – wachsen keine neue Blutgefäße (nicht proliferierend).
Bei der NPDRP sind die Wände der Blutgefäße in der Netzhaut geschwächt.
Winzige Ausbuchtungen (Mikroaneurysmen) ragen aus den Gefäßwänden der kleineren Gefäße. Manchmal rinnt Flüssigkeit und Blut in die Netzhaut. Größere Netzhautgefäße können sich erweitern und unregelmäßig im Durchmesser zu werden.
Proliferative Diabetische Retinopathie
Bei dieser Form kommt es zur Verstopfung der Gefässe, was das Wachstum neuer, abnormaler Blutgefäße in der Netzhaut bewirkt.
Diese Gefässe können auch in die klare, gel-artige Substanz des Auges eindringen. (Glaskörper). Schließlich kann Narbengewebe – durch das Wachstum der neuen Blutgefäße stimuliert – die Netzhaut von der Rückseite des Auges lösen (Netzhautablösung).
Die neuen Gefässe könne auch den Abfluss des Kammerwassers behindern und ein Glaukom (erhöhter Augendruck) verursachen. Dies kann den Sehnerv schädigen.
Risikofaktoren
Dauer des Diabetes – je länger Sie Diabetes haben, desto größer ist das Risiko der Entwicklung einer diabetischen Retinopathie
- Schlechte Kontrolle des Blutzuckerspiegels
- Bluthochdruck
- Hoher Cholesterinspiegel
- Schwangerschaft
- Tabakkonsum
Jeder der Diabetes hat, kann auch eine diabetische Retinopathie entwickeln
Komplikationen
• Ausgeprägte Sehverschlechterung
• Glaskörperblutung. Die neuen Blutgefäße können in die klare, Gel-artige Flüssigkeit – den Glaskörper – bluten. Wenn die Menge an Blutungen klein ist, sehen Sie möglicherweise nur ein paar dunkle Flecken. In schwereren Fällen kann das Blut den Glaskörper füllen und die Sehkraft vollständig herabsetzen.
• Die Glaskörperblutung verursacht gewöhnlich keinen dauerhaften Sehverlust. Das Blut löscht sich oft innerhalb weniger Wochen oder Monate selbst auf oder kann u.U. operativ entfernt werden.
• Netzhautablösung. Die abnormen Blutgefäße stimulieren das Wachstum von Narbengewebe. Dieses kann die Netzhaut von der Rückseite des Auges lösen und eine Netzhautablösung verursachen.
Symptome sind: akute Sehverschlechterung, Schattensehen, grosse Flecken, Lichtblitze.
• Glaukom. Neue Blutgefäße können in den vorderen Teil des Auges wachsen und den normalen Fluss von Flüssigkeit im Auge stören. Dadurch erhöht sich der Augendruck. (Glaukom). Dieser Druck kann den Sehnerv schädigen, der die Bilder von der Netzhaut zum Gehirn sendet.
• Blindheit. Schließlich können die diabetische Retinopathie, das diabetische Makulaödem oder das Glaukom zu einem vollständigen Sehverlust führen.
Tests und Untersuchungen
Diabetische Retinopathie wird am besten während einer Untersuchung mit erweiterten Pupille diagnostiziert.
Während der Untersuchung sucht Ihr Augenarzt nach:
Abnorme Blutgefäße
- Schwellung, Blut oder Fettablagerungen in der Netzhaut
- Wachstum neuer Blutgefäße und Narbengewebe
- Blutungen in der klaren, gellartigen Substanz, die das Auges füllt (Glaskörper)
- Netzhautablösung
- Anomalien am Sehnerv
Darüber hinaus wird Ihr Augenarzt:
- Die Sehkraft bestimmen
- Den Augendruck messen
- Trübung der Linse beurteilen (Grauer Star – öfters bei Diabetikern)
Die Fluoreszeinangiographie:
Dies ist eine Farbstoffuntersuchung wo der Augenarzt die pathologischen Merkmale der diabetischen Retinopathie und das Stadium feststellen kann.
Die Optische Kohärenztomographie: Das OCT
Dieser bildgebende Test liefert Querschnittsbilder der Netzhaut, die die Dicke der Netzhaut messen und zeigen ob Flüssigkeit in das Netzhautgewebe eingedrungen ist. Später können OCT-Prüfungen verwendet werden, um den Krankheitsverlauf und den Therapieerfolg zu monitorisieren.
Behandlungen und Medikamente
Die Behandlung, die weitgehend von der Art der diabetischen Retinopathie abhängt, ist darauf ausgerichtet, die Progression der Erkrankung zu verlangsamen oder zu stoppen.
Frühe diabetische Retinopathie
Wenn Sie eine leichte oder mäßige nonproliferative diabetische Retinopathie haben,wird keine spezifische Augentherapie benötigt.
Ihr Internist sollte Ihre Diabeteserkrankung besser einstellen um eine proliferative Form bzw. eine Verschlechterung zu vermeiden. Wenn die diabetische Retinopathie mild oder mäßig ist, kann eine gute Blutzuckereinstellung gewöhnlich die Progression verlangsamen.
Fortgeschrittene diabetische Retinopathie
Wenn Sie eine proliferative diabetische Retinopathie oder ein Makulaödem haben, benötigen Sie eine sofortige chirurgische Behandlung.
Abhängig von den spezifischen Problemen Ihrer Netzhaut, sind die Optionen:
- Fokale Laserbehandlung. Diese Laserbehandlung, auch Photokoagulation genannt, kann das Austreten von Blut und Flüssigkeit im Auge stoppen oder verlangsamen.
- Laserbehandlung. Diese Laserbehandlung, auch Panretinale Photokoagulation genannt, kann die anomalen Blutgefäße im Wachstum stoppen. Siehe Information auch unter Lasertherapie.
Es wird in der Regel ambulant, in der Augenambulanz in zwei oder mehr Sitzungen durchgeführt. Ein Verlust der peripheren Sehkraft oder verminderte Nachtsicht nach dem Eingriff ist möglich.
Intravitreale Injektionen für das Diabetische Makulaödem: bitte siehe Information unter IVOM.